권준교 서울아산병원 교수-복부대동맥류 박정성 씨
아랫배에 혹… 복부대동맥류 진단, 부분 파열 혈관 봉합-스텐트 시술
이후 감염 발생, 2차례 개복 수술… 다 나았나 했는데 3년여 만에 재발
대동맥 일부 절개, 인조혈관 삽입… “재발 확률 낮아 사실상 완치” 판정

배에 있는 혈관 중에서 가장 큰 것이 복부대동맥이다. 이 동맥을 통해 배와 골반, 다리로 혈액이 공급된다. 건강한 상태라면 복부대동맥 굵기는 2∼2.5cm다. 하지만 혈관 벽이 약해지면 점점 굵어지다가 나중에는 풍선처럼 부풀어 오를 수 있다. 복부대동맥류다. 일반적으로는 정상 굵기에서 50% 이상 늘었거나 3cm 이상으로 커지면 복부대동맥류로 진단한다.
복부대동맥류 크기가 작다면 당장은 아무 증세가 나타나지 않을 수도 있다. 혹 같은 것이 만져지기도 하지만, 그렇지 않은 경우도 허다하다. 하지만 복부대동맥류가 파열되면 문제는 심각해진다. 심지어 목숨이 위태로울 정도의 응급 상황을 맞을 수 있다.
박정성 씨(52)는 복부대동맥류 환자였다. 박 씨 또한 대부분 환자가 그랬듯 아무런 증세를 느끼지 못했다. 그러다가 복부대동맥류가 파열된 후 병을 발견했다. 여러 차례 시술과 수술을 거듭해야 했다.

혹이 만져질 정도로 커졌다. 그 후로도 혹은 점점 자랐다. 대략 3cm는 될 것 같았다. 이후로 통증이 나타났다. 약국에 갔다. 약사는 약을 주면서 병원에 갈 것을 권했다. 하지만 어느 진료과에 가야 할지 알 수 없었다. 다시 시간만 흘려보냈다.
3개월 정도 지나면서부터는 혹 부위 통증이 심해졌다. 바늘로 연신 찔러대는 것 같았다. 더 이상 참을 수 없는 지경에 이르렀다. 응급 차량을 불러 병원으로 갔다. 의사는 복부대동맥류 같다고 했다. 그 의사는 박 씨를 수술이나 시술이 가능한 인근 A병원으로 보냈다.
터진 복부대동맥류는 막아야 한다. 터진 부위를 봉합하고 약해진 다른 혈관 부위에 스텐트를 삽입하는 복강경 시술을 하기로 했다. 2019년 10월 시술이 이뤄졌다. 몇 시간이 걸렸는지는 기억이 가물가물하다. 당시 의사가 “시술이 잘됐다”고 말했다는 정도만 박 씨 기억에 남아 있다.
●“시술 후 감염 못 잡아”
시술이나 수술을 하면 몸 안에 체액이 쌓인다. 이 체액을 그대로 두면 감염이 되거나 염증이 심해질 수 있다. 따라서 체액을 일부러라도 몸 밖으로 빼내야 한다. 이를 위해 가느다란 호스인 배액관(排液管)을 몸에 부착한다. 배액관을 통해 빠져나온 체액은 몸 밖에 단 주머니에 담긴다. 박 씨도 그랬다. 체액이 담긴 주머니를 주렁주렁 달았지만 그래도 시술이 잘됐다니 다행이라 여기며 큰 걱정을 하지는 않았다.
며칠 만에 박 씨는 중환자실을 거쳐 일반 병실로 옮겼다. 다만 몸 상태는 썩 좋지 않았다. 게다가 몸에서 체액이 그만 나올 때도 됐는데 주머니는 항상 가득 찼다. 의사도 고개를 갸웃거렸다. 뭔가 문제가 생긴 것 같았다.
위기를 넘겼나 싶었는데 그해 11월 똑같은 상황이 발생했다. 수술 부위에 혈액이 고였고 감염이 발생했다. A병원 의료진은 박 씨 배를 열고 두 번째 수술을 했지만 감염은 잡히지 않았다.
A병원 의료진은 서울아산병원으로 박 씨를 보냈다. 나중에 박 씨 재수술을 맡은 권준교 서울아산병원 혈관외과 교수는 “감염을 막지 못하면 완치는 둘째치고 환자 생명이 위태로울 수 있다. 그 때문에 대형 병원으로 보낸 것 같다”고 추정했다.
박 씨는 체액 주머니를 달고 서울아산병원 응급실로 갔다. 입원한 뒤 12일 동안 집중적으로 항생제를 사용하는 감염 치료를 받았다. 그 결과 감염 문제는 어느 정도 해결됐다. 비로소 복부대동맥류 투병도 끝났다고 여겼다.
●“인조혈관으로 대체하는 수술”
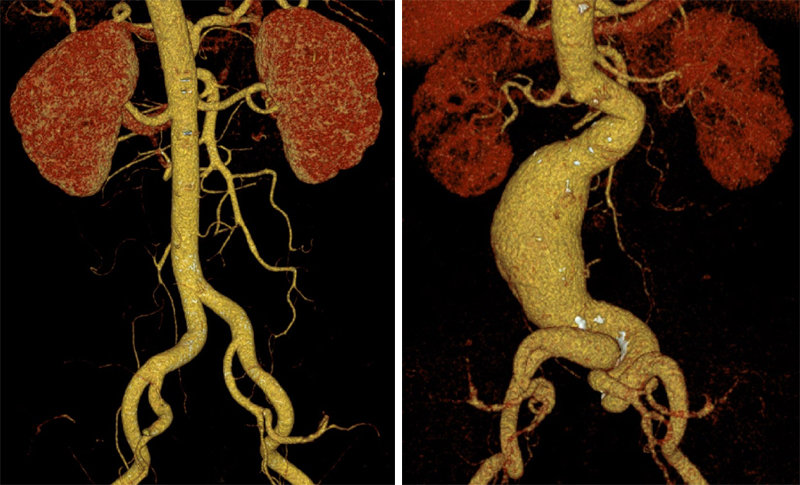
권 교수는 “일종의 시술 합병증이라고 볼 수 있다”고 설명했다. 박 씨가 A병원에서 받은 시술은 주로 70세 이후 고령 환자를 대상으로 많이 시행한다는 것. 시술 위험성은 크지 않지만, 10∼20년 후 재수술을 받아야 하는 상황이 발생할 수도 있다. 박 씨의 경우 3년여 만에 재수술 위기를 맞은 셈이다. 권 교수는 “시술받은 환자의 10% 정도에서 복부대동맥류가 다시 커진다. 매달 한 명 정도는 재수술 환자를 보고 있다”고 말했다.
재수술이다 보니 수술 부위는 더 커질 수밖에 없다. 가슴에서부터 골반 치골까지 다 열어야 했다. 심장에 무리가 갈 수도 있는 상황. 권 교수는 심장내과와 다학제 협진을 통해 수술을 진행할 수 있는지 살폈다. 무방하다는 답이 돌아왔다. 10월, 박 씨가 수술대에 올랐다. 권 교수는 A병원 의료진이 시술 당시 삽입한 스텐트를 제거하고 봉합한 대동맥 일부도 절개한 뒤 인조혈관을 삽입했다. 수술은 성공적으로 끝났다.
수술 후 한동안 통증이 무척 심했다. 퇴원을 앞두고도 통증은 가라앉지 않았다. 몸도 퉁퉁 부었다. 박 씨처럼 수술 후 이런 고통을 호소하는 사람들이 적지 않다. 권 교수는 “환자마다 통증에 반응하는 정도가 다르다. 수술 부작용이나 후유증은 아니다”라고 설명했다. 실제로 얼마 후 이런 통증은 거의 사라졌다.
● 이제 건강관리에 신경 쓴다
그로부터 8개월이 지났다. 이제 재발 가능성은 없을까. 권 교수는 “복부대동맥류가 다시 커지거나 터질 확률은 거의 없다”고 자신 있게 말했다. 시술과 달리 수술은 영구적으로 상태를 보존할 수 있다는 것.
이런 권 교수의 확신이 박 씨는 반갑다. 하지만 불안감은 여전히 남아 있다. 과거 시술을 받고 감염 문제로 고생하다 결국에는 재발했기 때문이다. 박 씨는 “재발하기까지 3년이 걸렸으니, 이번에도 3년은 지나 봐야 마음을 완전히 놓을 수 있을 것 같다”고 했다.
복부대동맥류 투병 과정에서 박 씨는 많은 부분이 달라졌다고 했다. 무엇보다 건강관리에 신경을 쓴단다. 박 씨는 스무 살 때 협심증 진단을 받은 적이 있다. 그런데도 딱히 별다른 조치를 하지 않았다. 결국에는 혈관이 막혀 스텐트 시술을 받아야 했다. 그러고 난 후에도 상황은 크게 바뀌지 않았다. 처방받은 약을 먹지 않았고, 이후 추적 검사를 받지도 않았다. 돌이켜 보면 이후 32년 동안 심근경색이 발병하지 않은 것만도 감사해야 할 정도였다.
엎친 데 덮친 격으로 나이가 들면서 간 건강에도 비상등이 켜졌다. 간 수치가 정상 범위를 크게 넘어섰다. 이제는 간 독성을 유발하는 음식을 일일이 가려 먹는다. 간 수치를 떨어뜨리는 약도 빠뜨리지 않고 챙겨 먹는다.
뭔가 변화가 필요했다. 이럴 때 권 교수의 조언이 도움이 됐다. 권 교수는 박 씨에게 적절한 운동을 반드시 병행할 것을 권했다. 박 씨는 평생 처음으로 운동을 시작했다. “원래 운동을 싫어했어요. 하지만 지금은 건강을 잃지 않기 위해 싫더라도 운동을 반드시 합니다.”
박 씨는 “전문가인 의사가 보기에 그게 꼭 필요하다면 하는 게 옳다고 생각한다”고 덧붙였다. 현재 그는 경남 거창에 살고 있다. 주변에 야트막한 산이 많다. 매일 산을 찾아 2시간씩 걷는다.
마음가짐도 달라졌다. 스트레스를 받아도 화를 내지 않으려고 한다. 박 씨는 “병에 맞서려면 다른 방법이 없다. 긍정적으로 생각하려고 노력해야 더 병을 키우지 않지 않을까”라며 웃었다.
병을 이겨내는 사람들 >
구독
이런 구독물도 추천합니다!
-

오늘의 운세
구독
-

정덕현의 그 영화 이 대사
구독
-

글로벌 현장을 가다
구독
-
- 좋아요
- 0개
-
- 슬퍼요
- 0개
-
- 화나요
- 0개
![간에 전이된 암, 양성자 치료로 잡았다[병을 이겨내는 사람들]](https://dimg.donga.com/a/180/101/95/2/wps/NEWS/IMAGE/2024/07/20/126022592.17.jpg)



댓글 0