‘低價 강요’ 규제정책에 발목 잡혀
경기 안산시의 주부 송윤희(가명) 씨는 최근 초등학교 6학년 딸이 졸업기념 음악회에서 피아노를 치자 눈물을 흘렸다. 송 씨의 딸은 손가락 근육이 잘 펴지지 않는 유전성 희귀 질환을 앓아왔다. 이 병을 치료할 약이 있었지만 어려운 집안 형편 때문에 오랫동안 치료를 못하고 있었다. 하지만 지난해 해당 약이 출시 10년 만에 보험 적용이 돼 병을 치료할 수 있었다. 송 씨 딸의 경우처럼 희귀 난치성 질환자에게 신약은 ‘동아줄’이자 ‘신기루’ 같은 존재다. 희귀 난치성 질환의 경우 신약 이외엔 매달릴 치료 수단이 없지만 국내에선 신약을 구하기가 어렵다. 또 어렵게 약을 구하더라도 보험 적용이 되지 않아 고가이기 때문에 계속 쓸 엄두를 내지 못하는 것이 현실이다.
○ 글로벌 신약, 한국에선 구하기 어려워
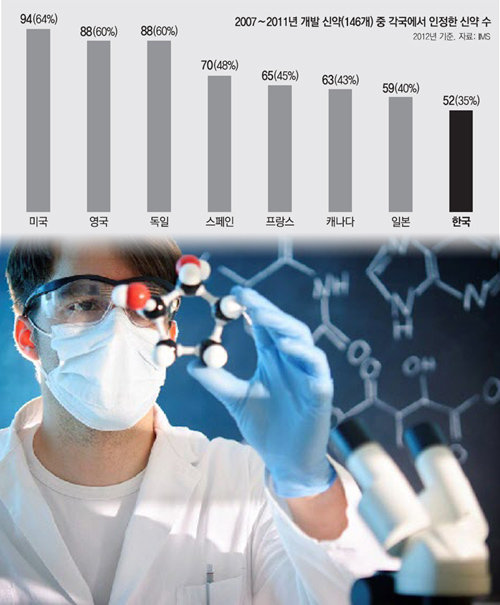
한국은 선진국에 비해 신약을 구하기 어려운 나라다. 2007∼2011년 전 세계에서 출시된 신약 중 한국에서 신약으로 등재된 비율은 35%에 그친다. 이는 미국(64%) 영국(60%) 독일(60%) 등의 절반 정도에 불과하다. 그만큼 한국의 희귀 난치성 질환자가 다른 나라 환자에 비해 신약을 접할 기회가 적다는 얘기다.
보건복지부는 지난해 4대 중증 질환(암, 심장, 뇌혈관, 희귀 난치성)에 대한 건강보험 보장 확대 정책을 실시했다. 이를 통해 검사, 처치, 약제 등 총 38개 항목의 기준을 확대하거나 비급여 항목을 급여화했다. 이처럼 기준이 확대되고 급여가 늘었지만 여전히 절차는 까다롭고 보험이 적용되는 약제도 한정적이어서 환자에게 실질적 혜택이 돌아가기에는 갈 길이 멀다.
안기종 환자단체연합회 대표는 “새로운 약들이 우리나라에서 보험급여 등재가 늦어지는 대표적인 이유는 약값을 낮게 깎으려는 정부와 제약사 간의 지루한 줄다리기 때문”이라며 “서로 책임을 떠넘기는 과정에서 많은 환자가 치료 기회를 놓치고 있다”고 말했다.
○ 규제중심 약가 정책이 신약 수입 막아
최근 글로벌 의약품 시장조사기관인 IMS는 2004∼2013년 한국에서 보험 급여가 등재된 신약 198개의 약가를 경제협력개발기구(OECD) 회원국과 비교했다. 이 결과에 따르면 전 세계 신약 가운데 국내에서 가장 높은 가격을 받는 약은 하나도 없다. 반면 국내 가격이 가장 낮은 품목은 147개로 74%나 됐다. 한국의 평균 신약 약가는 OECD 국가 평균 가격의 44% 수준이다. 일본 필리핀 말레이시아 등 다른 아시아 국가들과 비교해도 20%가량 낮은 수준이다.
박근혜 정부는 제약산업을 신성장 동력으로 지정하고 창조경제의 핵심 산업으로 육성하기 위해 최근 ‘제약산업 육성 5개년 계획’을 발표했다. 하지만 낮은 신약가격 정책은 국내 제약업의 성장에도 악영향을 미친다는 평가가 나온다. 국내 A제약사는 최근 고혈압 치료제를 새로 개발했다. A사는 해외 시장 공략을 위해 수출을 추진했지만 결국 결실을 이루지 못했다. 국내에서 승인된 가격이 워낙 낮아 수출을 해도 수익성이 낮기 때문이었다.
반면 미국은 신약 가격을 통제하지 않고 시장 자율경쟁 체제에 맡기고 있다. 이런 정책 때문에 신약 연구개발(R&D)이 활발하다. 전 세계 신약 R&D활동의 80% 이상이 미국 내 제약회사들에서 진행되는 것은 이 때문이다.
김성호 다국적의약산업협회 전무는 “정부가 지금처럼 재정 절감에만 매달릴 것이 아니라 희귀 질환자들이 새로운 치료제를 원활하게 사용할 수 있는 권리를 보장해야 한다”며 “이를 위해서는 신약의 가치를 인정하는 정부의 정책적 지원이 필요하다”고 말했다.
-
- 좋아요
- 0개
-
- 슬퍼요
- 0개
-
- 화나요
- 0개
-
- 추천해요
- 개



댓글 0