[국내 첫 자궁 이식 성공]
‘자궁 이식’ 국내 첫 성공… 불임여성, 희망을 품다
삼성서울병원 “35세여성 임신시도”
자궁 재이식 수술성공은 세계최초
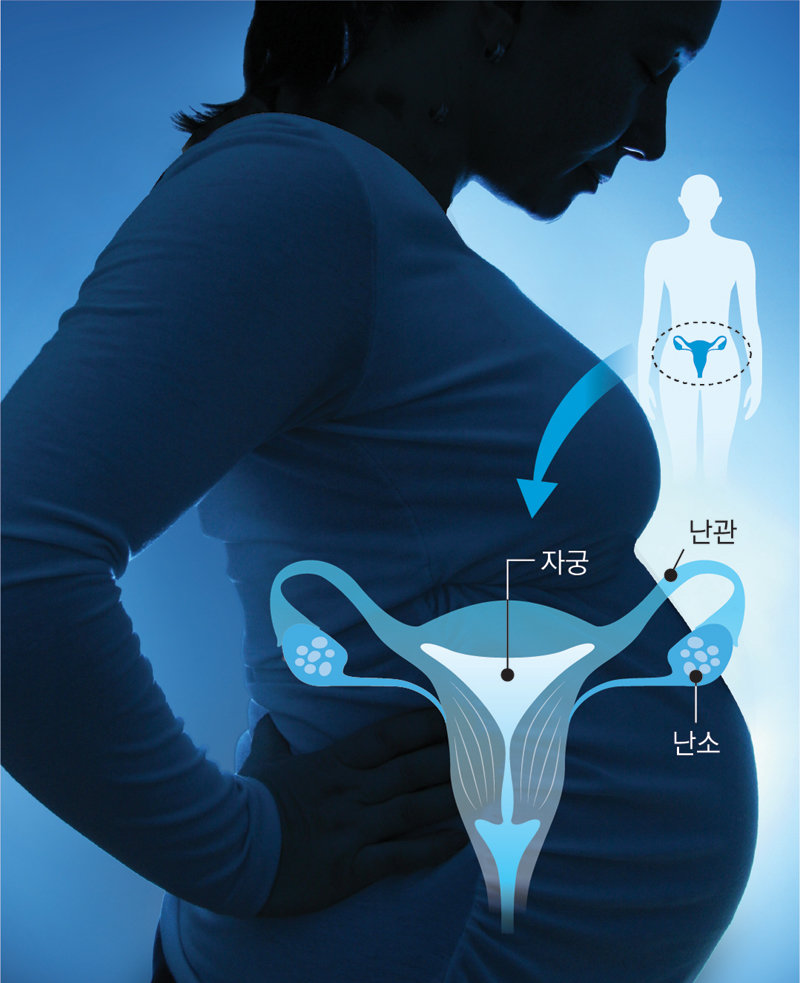
태어날 때부터 기형으로 자궁이 없었던 30대 여성에게 뇌사자의 자궁을 이식하는 수술이 한국에서 처음으로 성공한 것으로 16일 확인됐다. 이 여성은 첫 수술에서 어머니의 자궁을 이식받는 데 실패한 뒤 두 번째 수술에서 다른 사람의 자궁을 이식받는 데 성공했다. 자궁 재이식 수술 성공은 이번이 세계 최초다.
16일 삼성서울병원 다학제 자궁이식팀(팀장 박재범 이식외과 교수)이 대한이식학회에 제출한 발표 초록에 따르면 이식팀은 올 1월 44세 뇌사자의 자궁을 한국인 여성 A 씨(35)에게 이식했다. 10개월이 지난 현재 A 씨는 규칙적인 생리주기를 유지하고 있고, 최근 조직검사에서도 거부 반응을 보이지 않아 성공한 것으로 평가된다.

세계 첫 재이식 성공
외과-감염내과 전문의 등 13명 투입… 자궁 없던 30대에 두번째 이식 수술
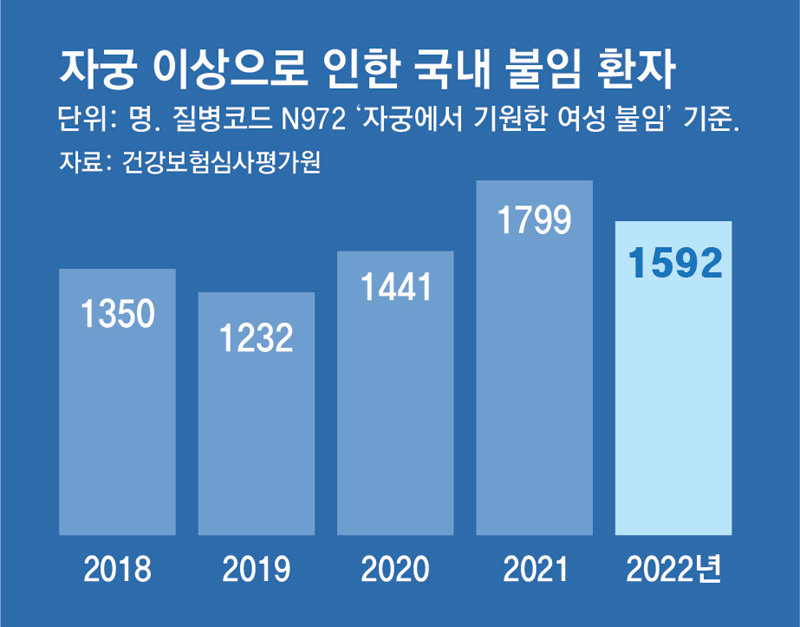
국내 ‘자궁 문제 불임’ 작년 1592명… 건보 적용-절차 표준화 등 논의할때
외과-감염내과 전문의 등 13명 투입… 자궁 없던 30대에 두번째 이식 수술
국내 ‘자궁 문제 불임’ 작년 1592명… 건보 적용-절차 표준화 등 논의할때
‘의학적으로 매우 까다로운 뇌사자 자궁 이식 성공. 세계 최초의 자궁 재이식 성공.’
이번 삼성서울병원 의료진의 자궁 이식 성공은 국내외 의료계에 기록으로 남을 전망이다. 선천기형이나 질환으로 자궁이 제 기능을 하지 못해 불임으로 고통받는 여성들에게는 희소식이 될 것으로 보인다. 자궁은 생명 유지에 필수적인 기능을 하지는 않지만 새로운 생명을 탄생시키는 데 반드시 필요한 장기다.
● 전문의 13명 투입, 세계 최초 재이식 수술 성공

현행 장기이식법상 자궁은 이식 가능 장기로 명시되진 않았다. 다만 2019년 1월 시행된 개정법에 따라 ‘사람의 내장 또는 조직 중 기능 회복을 위해 적출·이식할 수 있는 것’에 맞으면 보건복지부 산하 장기등이식윤리위원회 심의와 복지부 장관의 결정을 거쳐 이식할 수 있다.
삼성서울병원은 이런 절차와 병원 내 기관생명윤리위원회(IRB) 심사 등을 거쳐 A 씨의 수술을 진행했다. 이식팀은 발표 초록에서 “진료와 수술이 임상 연구의 일환으로 수행됐고, 관련 비용은 삼성서울병원 미래의학연구소를 통해 모금한 기부금으로 충당했다”고 밝혔다.
● 불임으로 고통받는 여성들에게 희소식

● 수술비만 1억… 건보 적용 논의 필요
이번 성공을 계기로 법에 명시된 이식 가능 장기를 넓히는 방안이 논의될 가능성도 있다. 당초 장기이식법에 손과 팔은 이식 가능 장기로 명시돼 있지 않았지만, 2017년 2월 대구 W병원이 40대 뇌사자의 팔을 30대 환자에게 이식하는 데 성공한 뒤 ‘법령 위반’ 논란이 일자 이를 포함하는 법 개정이 이뤄졌다.
다만 자궁 이식이 불임 여성 전반에 ‘고려할 만한 수단’이 되려면 건강보험 적용이 꼭 필요하다는 지적이 나온다. A 씨의 수술과 면역억제제 투약, 시험관 시술 수술 등에는 최소 1억 원의 비용이 소요된 것으로 추산된다. A 씨는 연구 기부금으로 비용을 댈 수 있었지만, 이런 지원이 없다면 개인에겐 부담되는 액수다.
자궁 이식에 뒤따를 수 있는 혼란과 논란을 예방하기 위해 의료계와 윤리학계가 머리를 맞대고 자궁 기증자와 이식 수혜자 선정 기준, 이식 절차 등을 표준화할 필요도 있다. 캐나다에서는 자국 내 자궁 이식 성공 사례가 등장하기 전인 2012년에 이미 관련 절차와 이식 수혜자 선정 기준 등을 정한 규약이 발표됐다. 영국은 2015년 자궁 이식을 받을 수 있는 여성의 나이를 만 25세에서 38세 사이로 규정하기도 했다.
이식팀을 이끈 박재범 교수는 “17일 학회에서 공식 발표한 이후에 응하겠다”며 인터뷰를 고사했다.
-
- 좋아요
- 0개
-
- 슬퍼요
- 0개
-
- 화나요
- 0개
-
- 추천해요
- 개







댓글 0